╔Ž║ŻĮ╗═©┤¾īWßtīWį║ĖĮī┘ą┬╚Aßtį║ī”śŗĮ©DRGsĄ─▓ĪĘN│╔▒Š╣▄└Ē¾wŽĄ▀MąąīŹ█`╠Į╦„
×ķĮŌøQ╣½╣▓ąl╔·┘Yį┤┼õų├ųąčaāöÖCųŲ┼żŪ·ĪóČ©ārėąą¦ąį╚▒╩¦Ą╚║╦ą─å¢Ņ}Ż¼ć°╝ęßt▒ŻŠųīóĪ░░┤╝▓▓Īį\öÓĘųĮMŻ©DRGsŻ®ĖČ┘MĪ▒ū„×ķ╔Ņ╗»ßt▒Żų¦ĖČĘĮ╩ĮĖ─Ė’Ą─║╦ą─ā╚╚▌ĪŻ
Į³─ĻüĒŻ¼╔Ž║ŻĮ╗═©┤¾īWßtīWį║ĖĮī┘ą┬╚Aßtį║ßśī”Ī░░┤ĒŚ─┐ĖČ┘MĪ▒ķLŲ┌čžė├Ż¼Č©ār▓▀┬į╚į╗∙ė┌ßt»¤Ę■äšĒŚ─┐ķ_š╣Ż¼¤oĘ©æ¬ė├ė┌DRGs▓ĪĘNĮMČ©ārŻ╗Ė„╩Ī╩ąßt»¤Ę■äšČ©ār¾wŽĄŽÓī”¬Ü┴óŻ¼Ę■äšĒŚ─┐öĄŪ¦ĘNŻ¼╣▄└Ē│╔▒ŠśOĖ▀Ż¼Ė„╝ēßt»¤ÖCśŗ▀\ĀI╣▄└Ē╦«ŲĮĪó┼R┤▓┬ĘÅĮĄ╚┤µį┌▌^┤¾▓Ņ«ÉŻ¼╚▒Ę”═¼┘|╗»Īó┐╔═ŲÅVĄ─ś╦£╩│╔▒Š£yČ©ĘĮ░ĖŻ╗é„Įyų¦ĖČ¾wŽĄ¤oĘ©║Ž└ĒĘ┤ė│ßtäš╚╦åT╝╝ągä┌äšārųĄĪóęÄĘČį\»¤ąą×ķĪó╠ß╔²╣▄└Ēą¦┬╩Ą╚å¢Ņ}▀Mąą┴╦╠Į╦„īŹ█`ĪŻ
╠ß│÷Ī░│╔▒Š┘Mė├┬╩Ī▒ū„×ķĖ„DRGĮMā╚│╔▒Š£yČ©Ą─╝╝ągĘĮ░Ė
ą┬╚Aßtį║═╗ŲŲé„Įy│╔▒Š║╦╦ŃĘĮĘ©Ż¼ų°┴”蹊┐▓ĪĘNĮMĪ░┼R┤▓╠žš„ŽÓ╦ŲąįĪ▒║═Ī░┘Yį┤Ž¹║─ŽÓĮ³ąįĪ▒Ą─║╦ą─╠žš„Ż¼īó╦∙ėąßt»¤Ę■äšĒŚ─┐░┤Ī░┤¾ŅÉĖ┼└©Īóųīė╝Ü╗»Ī▒Ą─įŁät▀Mąą┤¾ŅÉĘųĮMŻ¼│╩¼F┘Yį┤Ž¹║─ŽÓĮ³Ą─Ę■äšå╬į¬Ż¼▓óī”Ė„Ę■äšå╬į¬╠Į╦„▓╔ė├╗∙ė┌┘Mė├Ą─│╔▒Š┘Mė├┬╩(Cost-to-charge Ratio)Ą─╝╝ągĘĮĘ©Ż¼į┌▓╗═¼Ąžė“ßtį║▓ĪĘNĮYśŗ┤µį┌▓Ņ«ÉĪó═¼ę╗īW┐Ų▓╗═¼▓ĪĘNĄ─▀\ąą┤µį┌▓Ņ«ÉĪó═¼ę╗▓ĪĘNį┌▓╗═¼īW┐ŲĄ─▀\ąą┤µį┌▓Ņ«Éęį╝░▓╗═¼ļyČ╚Īó▓╗═¼ĮYśŗĪó▓╗═¼┼R┤▓▀^│╠▓ĪĘNĄ─įö╝Ü▀\ąą┤µį┌▓Ņ«ÉĄ╚Å═ļsŪķørŽ┬Š∙Š▀ėąŲš▀mąįĪŻ
į┌▓╔ė├Ą─╝╝ągĘĮĘ©╔ŽŻ¼é„ĮyĘĮĘ©╩ŪīóÄūŪ¦ĒŚßt»¤Ę■äšĒŚ─┐│╔▒Šųę╗║╦╦ŃŻ¼ī¦ų┬ų╗─▄╠ß╣®║åå╬Īóś╦£╩┼R┤▓┬ĘÅĮ▓ĪĘNą¦ęµŻ¼¤oĘ©╚½├µĘ┤ė│▓ĪĘNĮM▀\ąąą¦ęµŪķørĪŻ│╔▒Š┘Mė├┬╩Ę©╩Ūīó┘Yį┤Ž¹║─ŽÓĮ³Ą─Ę■äšå╬į¬┤¾ŅÉĖ┼└©Īóųīė╝Ü╗»£y╦Ń│╔▒Š┘Mė├┬╩Ż¼£p╔┘┴╦į┌░┤▓ĪĘN╩šĖČ┘MĖ─Ė’▒│Š░Ž┬║┴¤o▒žę¬Ą─ĒŚ─┐│╔▒ŠĘųöé▀^│╠Ż¼į┌╠ßĖ▀ėŗ╦ŃŠ½┤_Č╚Ą─═¼ĢrŻ¼ū÷ĄĮ┴╦║╦╦Ń│╔▒ŠĄ─╚½Ė▓╔wŻ¼┐╔ęį┤¾Ę∙ĮĄĄ═╣▄└Ē│╔▒ŠĪŻ
═¼ĢrŻ¼×ķ▀MąąČÓŠSČ╚Š½╝Ü╗»╣▄└ĒŻ¼ĒŚ─┐ĮMī”£y╦ŃĮY╣¹▀Mę╗▓Į═žš╣Ż¼īó═¼ę╗▓ĪĘNį┌▓╗═¼┐Ų╩ęķ_š╣Ūķør▀Mę╗▓Į╝ÜĘųĄĮĖ„┐Ų╩ęŻ¼▓óŲź┼õ┴╦▓ĪĘNĮM║ŽųĖöĄ(CMI)Īó╩ųąg╝ēäeĄ╚ą┼ŽóŻ¼ę“┤╦┐╔ęįÅ─▓╗═¼Ą─ĮŪČ╚▀MąąĮY╣¹š╣╩ŠŻ©łD1Ż®ĪŻ
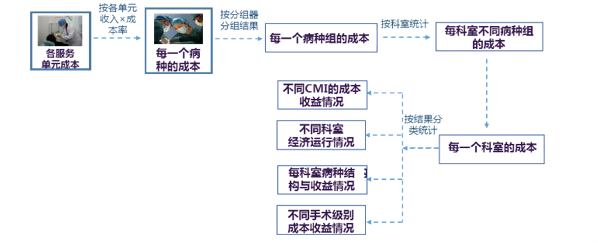
łD1 ▓ĪĘNĮMš╣╩ŠŠSČ╚
ė╔ė┌Ė„ßt»¤ÖCśŗ▀\ĀI╣▄└ĒĪó│╔▒Š║╦╦ŃĪóą┼Žó╗»Į©įOĪó┼R┤▓┬ĘÅĮĄ╚Ė„▓╗ŽÓ═¼Ż¼ėŗ╦Ń▓ĪĘNĮMå╬į¬│╔▒ŠĢrŻ¼┐╔ęįĖ∙ō■ßt»¤ÖCśŗĄ─╠ž³cŻ¼┤_Č©╚ĪųĄĄ─ĘČć·║═ĘĮĘ©Ż¼īėīė▀f▀MĪŻę“┤╦▒ŠčąŠ┐ĘĮĘ©┐╔╗∙ė┌─┐Ū░ßt»¤ÖCśŗ▀\ĀI╣▄└Ē╦«ŲĮ║═│╔▒Š║╦╦Ń╦«ŲĮķ_š╣Ż¼ūŅ┤¾Ž▐Č╚═┌Š“ßt»¤ÖCśŗ¼Fėąą┼ŽóŽĄĮyĄ─Øō┴”ĪŻ
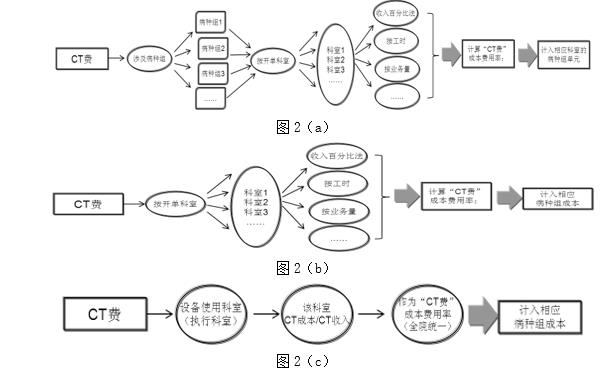
╔Ž║ŻĮ╗═©┤¾īWßtīWį║ĖĮī┘ą┬╚Aßtį║╠ß│÷▒ŠĒŚ─┐ūŅ┤¾Ą─äōą┬³cŻ¼į┌ė┌╗∙ė┌▓ĪĘNĮM║╦ą─╠žš„Ż¼▓╔ė├╗∙ė┌┘Mė├Ą─│╔▒Š┘Mė├┬╩Ą─▓ĪĘN│╔▒Š║╦╦ŃĘĮĘ©Ż¼ć°ā╚╩ū┤╬═Ļš¹£y╦Ń│÷╦∙ėą▓ĪĘNĮMĄ─īŹļH│╔▒ŠĪóĮYśŗĮM│╔║═╩šęµŪķørŻ¼Ę┤ė││÷▓╗═¼ßtį║▓╗═¼ŠSČ╚Ą─▓ĪĘN│╔▒Š║═╩š╚ļĮYśŗ▓Ņ«ÉĪŻśŗĮ©ŽĄĮyĄ─▓ĪĘN│╔▒Š╣▄└Ē─Żą═Ż¼▀mė├ė┌╦∙ėą▀\ĀI╣▄└Ē╦«ŲĮĪó│╔▒Š║╦╦Ń╦«ŲĮĪóą┼Žó╗»Į©įO╦«ŲĮ▓╗═¼Īó┼R┤▓┬ĘÅĮ▓╗Įyę╗Ą─ßt»¤ÖCśŗŻ¼×ķśŗĮ©┤¾öĄō■Ž┬▓ĪĘN│╔▒Š╣▄└Ē┬ĘÅĮĪó┤_▒Ż£y╦ŃĮY╣¹Ą─┐╔ą┼╠ß╣®┴╦═Ļš¹Ą─╝╝ągĘĮ░ĖĪŻ▒ŠĘĮĘ©ū÷ĄĮ┴╦Ė„▓ĪĘN╩š╚ļĪó│╔▒ŠģR┐é║═ßtį║š¹¾wßt»¤╩š╚ļĪóßt»¤│╔▒Š═Ļ╚½╬Ū║ŽŻ¼─▄ē“╚½├µĘ┤ė│▓ĪĘN╩šų¦ą¦ęµŪķørĪŻ▀@╩Ū░┤ššĘ■äšĒŚ─┐│╔▒Š»B╝ėĘ©¤oĘ©ū÷ĄĮĄ─ĪŻ
Į©┴óę└ō■▓ĪĘN│╔▒Š▀MąąārĖ±äėæBš{š¹Ą─ėąą¦─Żą═
╩ūŽ╚Ż¼Į©┴ó▓ĪĘN│╔▒ŠārĖ±äėæBš{š¹─Żą═ĪŻ▓╔ė├ņ`╗ŅĄ─│╔▒Š┘Mė├┬╩£yČ©ĘĮ╩ĮŻ¼╩╣ārĖ±äėæBš{š¹Ą─╣▄└Ē│╔▒Š┤¾Ę∙ĮĄĄ═Ż¼╩╣Ą├▀MąąČ╠Ų┌äėæBš{š¹│╔×ķ┐╔─▄ĪŻ
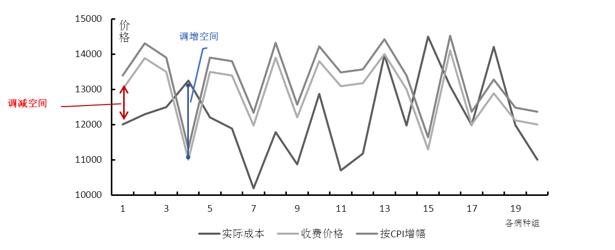
łD3 ▓┐Ęų▓ĪĘN│╔▒Š╩šęµŪķør╝░CPIį÷Ę∙
Ė∙ō■╔ŽłDŻ¼═©▀^š{š¹│╔▒Š┘Mė├┬╩Ą─ĘĮĘ©į┌▀MąąäėæBārĖ±š{š¹ĢrŻ¼▀Mę╗▓Į┐╝æ]Šė├±Ž¹┘MārĖ±ųĖöĄŻ©CPIŻ®Ą─ŅAėŗį÷Ę∙Ż¼į┌▀@ā╔éĆŪ░╠ߎ┬Ż¼┐╔ßśī”īŹļH│╔▒Š┼cCPI║═╩š┘MārĖ±Ą─Š▀¾w╦«ŲĮ▒╚▌^▀Mąąš{š¹ĪŻ
Ųõ┤╬Ż¼ą╬│╔ßt▒ŻČ©ārĄ─øQ▓▀ų¦│ų─Ż╩ĮĪŻė╔ė┌īŹ¼F┴╦═Ļš¹Ą─▓ĪĘNĮM│╔▒Š║═└¹ØÖ┐šķg£yČ©Ż¼▓ĪĘNĮMĄ─īŹļH│╔▒Š║═╩š┘MārĖ±ų«ķgĮ©┴óŲ┴╦├▄ŪąĄ─ŽÓĻPąįŻ¼┐╔ęįĖ³║├ĄžīŹ¼Fš■Ė«Č©ār┼cßtį║čaāöų«ķgĄ─ŲĮ║ŌĪŻ
į┌ą┬╚Aßtį║Ż¼▓╔ė├╗∙ė┌│╔▒Š┘Mė├┬╩Ą─▓ĪĘN│╔▒Š║╦╦ŃĘĮĘ©Ż¼═©▀^ī”▓╗═¼ļyČ╚Īó▓╗═¼ĮYśŗĪó▓╗═¼┼R┤▓▀^│╠Ą─▓ĪĘN╩š╚ļĪó│╔▒Š╝░ą¦ęµ£yČ©Ż¼═Ļš¹£y╦Ń│÷įōį║╦∙ėąŻ©561éĆŻ®▓ĪĘNĮMŻ©░┤▓╗═¼┐Ų╩ęķ_š╣▀Mę╗▓Į╝ÜĘų3071ĒŚ▓ĪĘNĮMå╬į¬Ż®Ą─īŹļH│╔▒ŠĪóĮYśŗĮM│╔║═╩šęµŪķørĪŻ
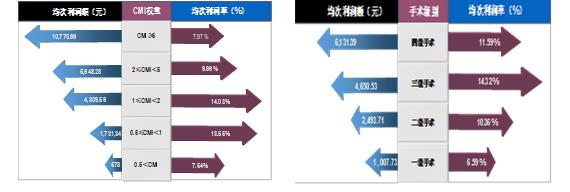
łD4 CMI║═╩ųąg╝ēäeŠ∙┤╬└¹ØÖŪķør
ą╬│╔═Ļš¹Ą─╗∙ė┌DRGsĄ─╣▄└Ē▓▀┬į┼cīŹ╩®┬ĘÅĮ
Įø▀^ą┬╚Aßtį║Ą─╠ĮŪ¾īŹ█`║¾Ż¼ć°ā╚īó╦∙ėą▓ĪĘNĮM│╔▒ŠĪóĮYśŗĪóą¦ęµŪķør═¼Ģr┬õĄžŻ¼┐╔ėąą¦Č┼Į^ßt»¤ÖCśŗ└@▀^įć³c▓ĪĘNĪó╗ž▒▄░┤▓ĪĘNĮM┐╝║╦Ą─ŽÓĻPš■▓▀ę¬Ū¾Ż¼ėąą¦╝s╩°ĪóęÄĘČßt╔·Ą─į\»¤ąą×ķĪŻį┌─┐Ū░─Ż╩ĮŽ┬Ż¼ė╔ė┌┼R┤▓┬ĘÅĮĄ─▓╗ęÄĘČĪó╗╝š▀éĆ¾w▓Ņ«ÉĄ╚įŁę“Ż¼═©▀^░┤ĒŚ─┐ĖČ┘M¤oĘ©ėąą¦╝s╩°Ī░┤¾╠ÄĘĮĪ▒Ī░▀^Č╚ßt»¤Ī▒ŪķørŻ╗Č°░┤å╬▓ĪĘNĖČ┘MĖ▓╔w├µ▓╗ē“Ż¼Å─Č°ī”ßt»¤ÖCśŗø]ėąą╬│╔ėąą¦╝s╩°Ż¼«ößt»¤ÖCśŗ╗“ßt╔·šJ×ķ░┤─│å╬▓ĪĘN▀Mąą╩š┘M└¹ØÖ┐šķg▌^ąĪĢrŻ¼┤µį┌═©▀^Ģ°īæų„į\öÓĄ╚ĘĮ╩Į└@▀^įōå╬▓ĪĘN┴Ē╚ļ╦¹ĮMĄ─’LļUĪŻ
įōĒŚ─┐▓╔ė├╝╝ąg┬ĘÅĮį┌ć°ā╚╩ū┤╬īó╦∙ėą▓ĪĘNĮM│╔▒ŠĪóĮYśŗĪóą¦ęµŪķør═¼Ģr┬õĄžŻ¼ŪęĘĮĘ©ę╗ų┬Īó┐┌ÅĮ╣½į╩ĪóČÓŠSČ╚┐╔▒╚Ż¼▀@╩Ū░┤ššĘ■äšĒŚ─┐│╔▒Š»B╝ėĘ©¤oĘ©ū÷ĄĮĄ─ĪŻ«ößt»¤ÖCśŗ╚½├µ═Ų▀M░┤DRGsĖČ┘M║¾Ż¼═¼ģ^ė“ßt»¤ÖCśŗĪóų„į\┐Ų╩ęĪóŽÓĻP╝▓▓ĪĄ─Ę■äšå╬į¬│╔▒Š╩Ū╣╠Č©Ą─Ż¼å╬¬ÜĄ─ßt»¤ÖCśŗĪó┐Ų╩ęĪóßtūo╚╦åT╩Ū¤oĘ©Å─▓ĪĘNĄ─Ė─ūāųą½@Ą├Ņ~═ŌĄ─╩šęµĪŻßt»¤ÖCśŗų╗─▄Å─╠ß╔²┘Yį┤└¹ė├ą¦┬╩ĮŪČ╚╚ļ╩ųŻ¼┼¼┴”ĮĄĄ═┘Yį┤║─┘MŻ¼╠ßĖ▀╣żū„ą¦┬╩Ż¼Å─Č°╠ß╔²└¹ØÖ╦«ŲĮĪŻįōārĖ±─Ż╩Įī”ė┌ßt»¤ÖCśŗĄ─į\»¤ąą×ķėą▌^║├Ą─╝s╩°ąįŻ¼─▄ē“Å─┐═ė^╔Ž═Ųäėßt»¤ÖCśŗ▀Mąą╣▄└Ēą¦┬╩Ą─╠ß╔²ĪŻ
įōĒŚ─┐╠ß│÷┴╦ŪąīŹ┐╔ąąĄ─ßtäš╚╦åT╝╝ągä┌äšārųĄ║Ō┴┐ś╦£╩ĪŻČ©ārÖCųŲĄ─įŁätų«ę╗į┌ė┌│õĘų┐╝æ]┼cŠ½£╩║Ō┴┐ßtäš╚╦åTĄ─╝╝ągä┌äšĖČ│÷Ż¼▓óęį┤╦×ķī¦Ž“╠ß╔²ßtäš╚╦åTĄ─╝╝ągä┌äšārųĄĪŻĄ½īŹļH▓┘ū„ūŅ┤¾Ą─ļy³cį┌ė┌¤oĘ©Š½£╩£yČ©Ųõ╝╝ągä┌äšārųĄŻ¼¤oĘ©╝Ü╗»├┐éĆßtäš╚╦åT▓╗═¼ĢrķgČ╬Ą─Š▀¾w╣żū„┴┐Īó╣żū„ÅŖČ╚ęį╝░╣żū„─▄╝ēŻ¼╚ń╩ųągĪóį\»¤Īó▓ķĘ┐Īó┐ŲčąĪóĮ╠īWĄ╚╣żū„æ¬Ė„═Č╚ļČÓ╔┘╣żū„ÅŖČ╚Īó┘xėĶČÓ╔┘╣żū„─▄╝ēĪó╚ń║╬Š½£╩£yČ©Ųõ╝╝ągä┌äšārųĄę╗ų▒╩ŪķLŲ┌└¦ö_īWĮńĄ─ļyŅ}ĪŻ
蹊┐▓╔ė├Ą─£╩ät░³└©Ż¼░┤▓ĪĘNīŹļHä┌äš┘Mė├įĮĖ▀Ż¼ätŽÓæ¬Ą─ßtūo│╔▒Š═Č╚ļįĮĖ▀ĪŻČ°ßtūo│╔▒Š┘Mė├┬╩╩Ū├┐å╬╬╗ßt»¤┘Mė├Ż©╠▐│²╦ÄŲĘĪó║─▓─Ą╚┼cßtūo╚╦åTä┌䚤oĻPĄ─╩š╚ļŻ®╦∙║─┘MĄ─ßtūo╚╦åTä┌äš│╔▒ŠŻ¼¾w¼F┴╦ßtūo╚╦åTä┌äšąįār▒╚ĪŻė╔┤╦Ż¼ėŗ╦Ń├┐å╬╬╗ä┌äšßt»¤┘Mė├╦∙║─┘MĄ─ßtūo╚╦åT│╔▒ŠŻ¼īó├┐ę╗éĆ▓ĪĘNĮM╔µ╝░Ą─ßtūo╚╦åT│╔▒Š▀Mąą┴┐╗»Ż¼ęį┤╦£yČ©Ųõ╝╝ągä┌äšārųĄŻ¼Å─Č°×ķ╠ß╔²Č©ārĄ─Š½╝Ü╗»│╠Č╚╠ß╣®┴╦ę└ō■ĪŻ
įōĒŚ─┐▀Ć╚½├µų¦ō╬ßtį║īW┐Ų╝░śIäšĮYśŗš{š¹Ż¼īŹ¼F┘Yį┤ėąą¦┼õų├ĪŻ╗∙ė┌£y╦ŃĮY╣¹Ż¼═©▀^ī”▓╗═¼┼R┤▓┬ĘÅĮĪó▓╗═¼┘Yį┤═Č╚ļ▓ĪĘNĄ─čaāöĮYśŗŲ╩╬÷Ż¼ų·┴”ßtį║īŹ¼FīW┐Ų╝░śIäšĮYśŗš{š¹Īó┘Yį┤ėąą¦┼õų├ĪŻ
ęį╗»»¤▓ĪĘN×ķ└²Ż¼ė╔ė┌įō▓ĪĘNų„ę¬ęįė├╦Ä×ķų„Ż¼CMIų╗ėą0.41Ż¼╦ÄŲĘ┴Ń╝ė│╔š■▓▀īŹ╩®║¾Ż¼Ė„┐Ų╩ęķ_š╣įō▓ĪĘNŠ∙×ķ╠ØōpŻ¼╬©¬Ü─[┴÷┐Ųķ_š╣įō▓ĪĘNėą3%Ą─╩šęµ┬╩ĪŻ
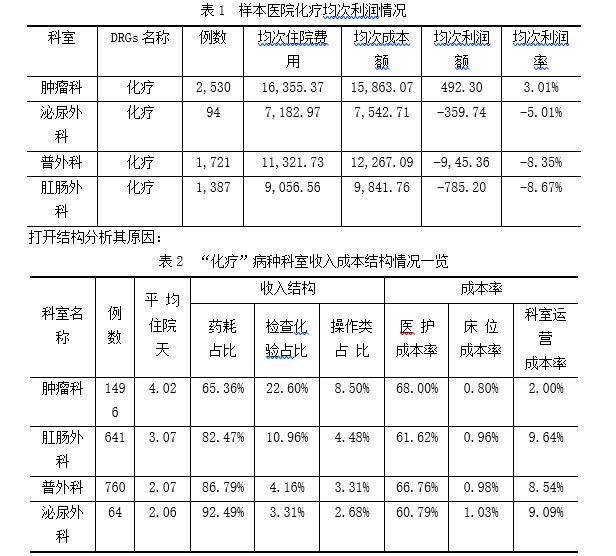
░l¼F─[┴÷┐ŲĄ─┐Ų╩ę▀\ĀI│╔▒Š┬╩▌^Ą═Ż©2.0%Ż®ĪŻ─[┴÷┐Ųū„×ķßtį║╗»»¤▓ĪĘNŠC║ŽŲĮ┼_Ż¼Š▀ėąęÄ─Żą¦æ¬Ż¼╗»»¤ū„×ķ─[┴÷┐ŲĄ─ų„ę¬▓ĪĘNĮM│╔▓┐ĘųŻ¼╚▌ęūßśī”å╬ę╗▓ĪĘN▀Mąąßśī”ąį┘Yį┤═Č╚ļ║═┴„╦«ŠĆ╩Į▓┘ū„Ż¼ŲõśIäš┴„│╠ūŅāׯ¼─▄īó╚╦┴”ĪóįOéõĄ╚┘Yį┤░lō]ūŅ┤¾Øō─▄Ż¼│╔▒ŠĮĄų┴ūŅĄ═ĪŻ═¼Ģr─[┴÷┐ŲÖz▓ķ╗»“×╩š╚ļš╝▒╚Ż©22.60%Ż®├„’@Ė▀ė┌Ųõ╦¹┐Ų╩ęŻ¼šf├„─[┴÷┐Ųī”ė┌╗»»¤▓ĪĘNęįŽĄĮy×ķī¦Ž“ĮoėĶŽĄĮyąįų╬»¤║═ŠC║Žų╬»¤Ż¼ęį╠ß╔²▓ĪĘNą¦╣¹┼cą¦ęµĪŻ
Ė∙ō■Ęų╬÷ĮY╣¹Ż¼ą┬╚Aßtį║ų°╩ų│╔┴ó┴╦┼R┤▓─[┴÷ųąą─Ż¼ęį┤¾ŲĮ┼_─Ż╩Į│õĘų░lō]ŲĮ┼_Ą─ęÄ─Żą¦æ¬Ż¼Įy╗I┘Yį┤┼õų├Ż¼ęįā╚▓┐┘|┐žųąą──Ż╩Į▀Mę╗▓Į╠ß╔²┐āą¦ĪŻ▀@śėę╗üĒŻ¼ā×┘|─[┴÷╗╝š▀īó│╔¾wŽĄ╩šų╬Ż¼ę╗ĘĮ├µā×╗»┼R┤▓śIäšĮYśŗŻ¼┴Ēę╗ĘĮ├µ╠ß╔²─[┴÷▓ĪĘN▀\ĀIą¦ęµŻ¼Å─Č°╩╣Ė„┐Ų╩ę┘Yį┤│╔▒Š░lō]ūŅ┤¾ą¦æ¬ĪŻ
īŹ╩®║¾ą¦╣¹├„’@Ż║ę╗╩Ūßt»¤┘Yį┤Ą─└¹ė├┬╩Ųš▒ķėą╦∙╠ß╔²ĪŻ─[┴÷ųąą─├┐░┘į¬╣╠Č©┘Y«aäōįņßt»¤╩š╚ļ═¼▒╚į÷ķL12%Īó│╔▒Š╩šęµ┬╩į÷Ę∙5.5%ĪŻČ■╩Ū┼R┤▓░▓╚½Ą├ĄĮėąą¦▒ŻūCĪŻ─[┴÷┐Ų╗»»¤╗╝š▀Ą─┼R┤▓╚ļūĪ┬╩│¼▀^90%Ż¼╝»╝s╗»Ą─╗»»¤ŲĮ┼_┼R┤▓░▓╚½┘|┴┐├„’@Ė³ęū╣▄┐žĪóĖ─╔Ų║═ūĘ█ÖĪŻ╚²╩Ū╗╝š▀ßt»¤┘Mė├═¼▒╚▓╗═¼│╠Č╚Ž┬ĮĄĪŻŠ═╗╝š▀éĆ¾wČ°čįŻ¼╚šķg▓ĪĘ┐╣▄└Ē┴„│╠┤┘╩╣ŲĮŠ∙ūĪį║╠ņöĄ┐sČ╠0.8Ī½1.5╠ņŻ¼╗»»¤Ū░Ą╚┤²Ģrķg═¼▒╚┤¾Ę∙Č╚£p╔┘Ż¼ŽÓ═¼į\öÓŽ┬╗╝š▀Ą─ūĪį║┘Mė├═¼▒╚Ž┬ĮĄ3%Ī½8%ĪŻ
įōĒŚ─┐Ą─ĻPµI╝╝ągĘĮĘ©ū„×ķ╣½┴óßtį║ķ_š╣DRGs▓ĪĘN│╔▒Š╣▄└ĒĄ─╩ū▀xĘĮĘ©Ż¼ęčą╬│╔ąąśIā╚ś╦£╩║═ęÄĘČĪŻ╗∙ė┌įō╝╝ągĘĮ░Ėą╬│╔Ą─═Ļš¹Ą─▓ĪĘN╣▄└Ē▓▀┬į┼cīŹ╩®┬ĘÅĮŻ¼į┌╚½ć°Ė„Ąž░³└©╔Ž║ŻĪó▒▒Š®Ą╚╩«ėÓéĆĄžģ^Č■╩«ėÓ╝ęŠ▀ėąĄõą═┤·▒ĒĄ─ßt»¤ÖCśŗķgÅVĘ║═ŲÅVæ¬ė├Ż¼į┌Ė„ŅÉßt»¤ÖCśŗŠ∙╚ĪĄ├┴╦▌^×ķ├„’@Ą─│╔ą¦Ż¼Ą├ĄĮ┴╦│õĘųĄ─šJ┐╔║═▌^Ė▀Ą─įuārĪŻŻ©╔Ž║ŻĮ╗═©┤¾īWßtīWį║ĖĮī┘ą┬╚Aßtį║╣®ĖÕ ░Ė└²╠¢Ż║293104396Ż®
 ╚╦├±ĮĪ┐ĄAPP
╚╦├±ĮĪ┐ĄAPP ╚╦├±║├ßt╔·APP
╚╦├±║├ßt╔·APP
¤ßķT³cō¶┼┼ąą░±
- 1Č╦╬ńB╔·Ż¼ĮĪ┐Ąę╗Ž─ŻĪ▀@ą®ę¬³cę╗ȩ꬚Ų╬š
- 2╩└Įń½I謚▀╚šŻ║ŠĶ½I┐╔į┘╔·Ą─č¬ę║ š³Š╚Ė³ĪŁ
- 3ć°╝ęąlĮĪ╬»Ż║Įžų┴6į┬12╚š╚½ć°└█ėŗĮėĘNĪŁ
- 4╩└Įń½Ič¬╚šŻ║ĮėĘNą┬╣┌ę▀├ń║¾┐╔ęį½Ič¬å߯┐ĪŁ
- 5šŃĮŁ£žų▌═Ļ│╔ųž³cģ^ė“╚╦åTĄ┌ę╗▌å║╦╦ßÖz£yĪŁ
- 6║╦╦ßÖz£yĻ¢ąįģs▓╗é„╚Š╩Ūį§├┤╗ž╩┬Ż┐
- 7ć°╝ęąlĮĪ╬»Ż║6į┬13╚šą┬į÷ą┬╣┌Ę╬čū┤_į\ĪŁ
- 8½Ič¬ī”╔Ē¾wėąø]ėąōpé¹Ż┐ėą──ą®ūóęŌ╩┬ĒŚŻ┐ĪŁ
- 9Ī░╔ŽĄ§╩ĮĪ▒ĮĪ╔Ē─▄ų╬»¤ŅiūĄ▓ĪŻ┐ūóęŌŻ║┐╔─▄ĪŁ
- 10Žļūī║óūėķLéĆūėŻ┐╝ęķLäeÕe▀^▀@éĆĻPµIĄ─ĢrĪŁ
┬ōŽĄ╬ęéā
|
╚╦├±ĮĪ┐ĄŠW╬óą┼
╬óą┼╠¢Ż║rmwjkpd ╣½▒Ŗ╠¢Ż║╚╦├±ŠWĮĪ┐Ą |
╚╦├±ĮĪ┐ĄŠW╬ó▓®
╬ó▓®ĻŪĘQŻ║ ╚╦├±ŠWĮĪ┐Ąąl╔·ŅlĄ└ |
|
ļŖįÆŻ║010-65367951 Ó]ŽõŻ║health@people.cn | |



